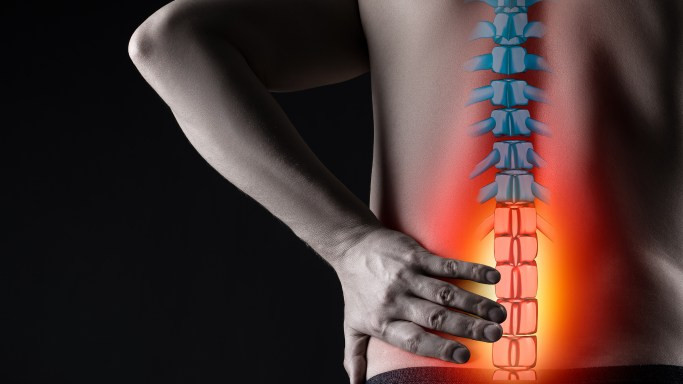
Межпозвоночная грыжа — серьезное заболевание позвоночника, которое может значительно ухудшить качество жизни человека. Эта патология возникает, когда мягкая внутренняя часть межпозвоночного диска (пульпозное ядро) выпячивается через поврежденную внешнюю оболочку (фиброзное кольцо). В результате происходит сдавливание нервных корешков, что вызывает сильную боль и другие неприятные симптомы.
В этой статье мы подробно рассмотрим причины возникновения межпозвоночных грыж, их симптомы и последствия для организма. Особое внимание будет уделено методам самостоятельной борьбы с этим заболеванием, которые могут применяться в дополнение к основному лечению, назначенному врачом.
Оглавление:
- 1 Анатомия позвоночника
- 2 Факторы, способствующие образованию грыжи
- 3 Основные симптомы и возможные осложнения
- 4 Диагностику заболевания
- 5 Консервативные методы лечения
- 6 Хирургическое вмешательство: когда оно необходимо
- 7 Эффективные упражнения для укрепления мышц спины
- 8 Правила поддержания правильной осанки
- 9 Рекомендации по питанию и образу жизни
- 10 Методы снятия боли в домашних условиях
- 11 Профилактику рецидивов
Мы обсудим:
- Анатомию позвоночника и механизм образования грыжи
- Факторы риска развития межпозвоночных грыж
- Основные симптомы и возможные осложнения
- Диагностику заболевания
- Консервативные методы лечения
- Хирургическое вмешательство: когда оно необходимо
- Эффективные упражнения для укрепления мышц спины
- Правила поддержания правильной осанки
- Рекомендации по питанию и образу жизни
- Методы снятия боли в домашних условиях
- Профилактику рецидивов
Важно отметить, что самостоятельное лечение межпозвоночной грыжи не может заменить квалифицированную медицинскую помощь. Однако правильный подход к своему здоровью, регулярные упражнения и соблюдение рекомендаций специалистов могут значительно улучшить состояние и предотвратить прогрессирование заболевания.
В статье будут представлены научно обоснованные методы и рекомендации, подкрепленные мнениями экспертов в области ортопедии и неврологии. Мы также рассмотрим современные исследования, посвященные эффективности различных подходов к лечению межпозвоночных грыж.
Наша цель — предоставить читателям комплексную информацию о межпозвоночных грыжах и вооружить их знаниями и инструментами для активного участия в процессе лечения и реабилитации. Понимание природы заболевания и овладение методами самопомощи позволит многим людям улучшить свое состояние и вернуться к полноценной жизни без постоянной боли и ограничений.
Анатомия позвоночника
Позвоночник представляет собой сложную костно-хрящевую структуру, состоящую из 33-34 позвонков, разделенных на 5 отделов:
- Шейный (7 позвонков)
- Грудной (12 позвонков)
- Поясничный (5 позвонков)
- Крестцовый (5 сросшихся позвонков)
- Копчиковый (4-5 рудиментарных позвонков)
Каждый позвонок состоит из тела, дуги и отростков. Между телами позвонков расположены межпозвоночные диски, выполняющие амортизирующую функцию. Диск состоит из фиброзного кольца и студенистого ядра.
Позвоночный столб выполняет следующие функции:
- Опорную
- Защитную (для спинного мозга)
- Двигательную
- Рессорную
Механизм образования грыжи:
Грыжа межпозвоночного диска возникает в результате дегенеративно-дистрофических изменений в позвоночнике. Процесс развивается следующим образом:
- Нарушение обмена веществ в межпозвоночном диске приводит к потере им эластичности и упругости.
- Фиброзное кольцо истончается и теряет прочность, в нем образуются микротрещины.
- Под воздействием осевой нагрузки и внутри дискового давления студенистое ядро начинает выпячиваться через ослабленные участки фиброзного кольца.
- При значительном выпячивании происходит разрыв фиброзного кольца, и часть ядра выходит за пределы диска, формируя грыжу.
- Грыжа может сдавливать нервные корешки или спинной мозг, вызывая характерную симптоматику.
Факторы, способствующие образованию грыжи
- Возрастные изменения
- Травмы позвоночника
- Избыточная масса тела
- Неправильная осанка
- Малоподвижный образ жизни
- Чрезмерные физические нагрузки
- Генетическая предрасположенность
Грыжи чаще всего возникают в поясничном отделе (особенно на уровне L4-L5 и L5-S1) и шейном отделе позвоночника, так как эти области испытывают наибольшую нагрузку.
Понимание анатомии позвоночника и механизма образования грыжи важно для правильной диагностики, лечения и профилактики этого заболевания.
Желаете ли вы, чтобы я более подробно раскрыл какой-либо аспект этой темы?
Факторы риска развития межпозвоночных грыж
Межпозвоночные грыжи представляют собой серьезную проблему опорно-двигательного аппарата, возникновение которой обусловлено комплексом различных факторов. Понимание этих факторов риска крайне важно для профилактики и раннего выявления данного заболевания.
- Возрастные изменения: С возрастом межпозвоночные диски теряют эластичность и способность удерживать влагу, что повышает риск образования грыж. Процесс дегенерации дисков обычно начинается после 30 лет и прогрессирует с течением времени.
- Генетическая предрасположенность: Исследования показывают, что наследственность играет значительную роль в развитии межпозвоночных грыж. Определенные генетические варианты могут влиять на структуру и прочность соединительной ткани позвоночника.
- Избыточный вес и ожирение: Повышенная нагрузка на позвоночник из-за лишнего веса увеличивает давление на межпозвоночные диски, ускоряя их износ и повышая риск образования грыж.
- Малоподвижный образ жизни: Длительное пребывание в сидячем положении приводит к ослаблению мышц спины и живота, которые поддерживают позвоночник. Это увеличивает нагрузку на межпозвоночные диски и повышает риск их повреждения.
- Профессиональные факторы: Работа, связанная с постоянным поднятием тяжестей, частыми наклонами или поворотами туловища, а также длительным пребыванием в неудобном положении, значительно повышает риск развития грыж.
- Травмы позвоночника: Острые травмы или микротравмы, получаемые в результате постоянных нагрузок, могут привести к повреждению межпозвоночных дисков и образованию грыж.
- Курение: Никотин ухудшает кровоснабжение межпозвоночных дисков, что ускоряет их дегенерацию и повышает риск образования грыж.
- Нарушения осанки: Неправильная осанка создает неравномерную нагрузку на позвоночник, что может привести к преждевременному износу дисков и формированию грыж.
- Дегидратация организма: Недостаточное потребление воды может негативно сказаться на состоянии межпозвоночных дисков, снижая их способность амортизировать нагрузки.
- Неконтролируемая физическая активность: Резкие движения, чрезмерные нагрузки на позвоночник без должной подготовки, особенно в силовых видах спорта, могут стать причиной образования грыж.
- Эндокринные нарушения: Некоторые гормональные расстройства, например, сахарный диабет, могут влиять на структуру и метаболизм тканей позвоночника, повышая риск развития грыж.
- Вибрационные воздействия: Длительное воздействие вибрации, например, при работе с отбойным молотком или при частых поездках на транспорте по неровным дорогам, может ускорить дегенерацию межпозвоночных дисков.
- Психоэмоциональный стресс: Хронический стресс приводит к повышению мышечного тонуса, что увеличивает нагрузку на позвоночник и может способствовать развитию грыж.
- Нарушения обмена веществ: Некоторые метаболические нарушения могут влиять на состояние соединительной ткани, делая межпозвоночные диски более уязвимыми к повреждениям.
- Недостаточное потребление микроэлементов: Дефицит некоторых витаминов и минералов, особенно кальция и витамина D, может негативно сказаться на прочности костной ткани позвонков и состоянии межпозвоночных дисков.
Понимание и учет этих факторов риска позволяет разработать эффективные стратегии профилактики межпозвоночных грыж, включающие модификацию образа жизни, коррекцию питания, регулярные физические упражнения и своевременное обращение к специалистам при появлении первых симптомов.
Основные симптомы и возможные осложнения
Межпозвоночная грыжа может проявляться различными симптомами, которые зависят от локализации и степени выпячивания диска. Основные симптомы включают:
- Боль: Острая или хроническая боль в области поражения, которая может распространяться на конечности.
- Онемение и покалывание: Эти ощущения могут возникать в руках или ногах из-за сдавливания нервных корешков.
- Мышечная слабость: Может наблюдаться в мышцах, иннервируемых затронутым нервом.
- Нарушение чувствительности: Возможно снижение или изменение чувствительности в определенных участках тела.
- Ограничение подвижности: Боль и дискомфорт могут ограничивать движения в пораженном отделе позвоночника.
Возможные осложнения при отсутствии лечения или прогрессировании заболевания:
- Синдром конского хвоста: Редкое, но серьезное осложнение, требующее немедленного хирургического вмешательства.
- Хроническая боль: Может значительно снизить качество жизни и привести к депрессии.
- Атрофия мышц: Длительное сдавливание нервов может вызвать атрофию иннервируемых ими мышц.
- Нарушение функций тазовых органов: В тяжелых случаях может возникнуть недержание мочи или кала.
- Стойкие неврологические нарушения: При длительном сдавлении нервных корешков возможно формирование необратимых изменений.
Важно отметить, что своевременная диагностика и правильное лечение могут предотвратить развитие большинства осложнений и значительно улучшить прогноз заболевания.
Диагностику заболевания
Выявление межпозвоночной грыжи: современные методы диагностики
Точное определение наличия и характеристик межпозвоночной грыжи играет ключевую роль в выборе оптимальной стратегии лечения. Современная медицина располагает рядом эффективных диагностических инструментов:
- Клиническое обследование: Первый этап диагностики включает тщательный сбор анамнеза и визуальный осмотр пациента. Врач оценивает характер жалоб, проводит неврологические тесты и проверяет подвижность позвоночника.
- Лучевые методы исследования:
- Магнитно-резонансная томография (МРТ): Золотой стандарт визуализации мягких тканей, позволяющий детально рассмотреть структуру межпозвонковых дисков и нервных корешков.
- Компьютерная томография (КТ): Предоставляет четкое изображение костных структур позвоночника.
- Рентгенография: Хотя и не позволяет напрямую визуализировать грыжу, помогает оценить состояние позвонков и выявить сопутствующие изменения.
- Электромиография (ЭМГ): Метод, оценивающий электрическую активность мышц и скорость проведения нервных импульсов. Помогает определить степень поражения нервных корешков.
- Миелография: Контрастное исследование, применяемое в случаях, когда МРТ противопоказана или недоступна.
- Ультразвуковое исследование (УЗИ): Может использоваться для динамического наблюдения за состоянием межпозвонковых дисков.
- Лабораторные тесты: Хотя и не диагностируют саму грыжу, помогают исключить другие заболевания со схожей симптоматикой.
Комплексный подход к диагностике позволяет не только подтвердить наличие межпозвоночной грыжи, но и определить ее точную локализацию, размер, степень компрессии нервных структур. Эта информация критически важна для разработки персонализированного плана лечения и прогнозирования его эффективности.
Важно отметить, что интерпретация результатов диагностических исследований должна проводиться квалифицированным специалистом в контексте клинической картины заболевания. Только такой подход обеспечивает точность диагноза и выбор оптимальной тактики ведения пациента.
Консервативные методы лечения
Щадящие подходы к лечению межпозвоночной грыжи: эффективность без скальпеля
Консервативная терапия межпозвоночных грыж представляет собой комплексный подход, направленный на устранение симптомов и предотвращение прогрессирования заболевания без хирургического вмешательства. Этот метод часто является первой линией лечения и может быть достаточно эффективным для многих пациентов.
Ключевые компоненты консервативного лечения включают:
- Медикаментозная терапия:
- Нестероидные противовоспалительные препараты (НПВП) для снятия боли и воспаления
- Миорелаксанты для уменьшения мышечного напряжения
- Габапентиноиды при нейропатической боли
- Локальные инъекции кортикостероидов в особо сложных случаях
- Физиотерапевтические методы:
- Электрофорез с лекарственными веществами
- Ультразвуковая терапия
- Магнитотерапия
- Лазерная терапия
- Ударно-волновая терапия
- Кинезиотерапия:
- Индивидуально подобранные комплексы лечебной физкультуры
- Пост изометрическая релаксация
- Механотерапия на специальных тренажерах
- Мануальная терапия:
- Мягкотканые техники
- Постуральная коррекция
- Специфические мобилизационные приемы
- Ортопедическая коррекция:
- Использование корсетов и ортезов
- Подбор специальной обуви
- Коррекция рабочего места
- Рефлексотерапия:
- Иглоукалывание
- Прессура биологически активных точек
- Бальнеотерапия:
- Лечебные ванны
- Грязелечение
- Подводное вытяжение позвоночника
- Психотерапевтическая поддержка:
- Когнитивно-поведенческая терапия
- Техники релаксации и управления стрессом
Эффективность консервативного лечения во многом зависит от индивидуального подхода и комбинации различных методов. Важно отметить, что терапия должна проводиться под наблюдением квалифицированных специалистов и корректироваться в зависимости от динамики состояния пациента.
Преимущества консервативного подхода включают отсутствие рисков, связанных с хирургическим вмешательством, возможность постепенного восстановления и обучения пациента методам самопомощи. Однако в случаях тяжелого течения заболевания или отсутствия эффекта от консервативной терапии может потребоваться рассмотрение хирургических опций.
Ключ к успеху консервативного лечения – терпение, последовательность и активное участие пациента в процессе реабилитации. При правильном подходе многие люди с межпозвоночными грыжами могут достичь значительного улучшения состояния и вернуться к полноценной жизни без операции.
Хирургическое вмешательство: когда оно необходимо
Хирургическое лечение межпозвоночной грыжи: когда консервативные методы бессильны
Хотя большинство случаев межпозвоночных грыж поддается консервативному лечению, существуют ситуации, когда хирургическое вмешательство становится неизбежным. Операция рассматривается как метод выбора при определенных обстоятельствах и должна проводиться опытными нейрохирургами или ортопедами-вертебрологами.
Показания к хирургическому лечению:
- Синдром конского хвоста: Неотложное состояние, требующее немедленной декомпрессии нервных корешков.
- Прогрессирующий неврологический дефицит: Нарастающая слабость мышц или нарушения чувствительности.
- Некупируемый болевой синдром: Интенсивная боль, не поддающаяся консервативной терапии в течение 6-12 недель.
- Значительное ограничение двигательной активности: Невозможность выполнения повседневных действий из-за боли или неврологических симптомов.
- Рецидивирующие эпизоды острой боли: Частые обострения, существенно снижающие качество жизни.
- Большие размеры грыжи: Выраженная компрессия нервных структур, подтвержденная методами визуализации.
Современные хирургические методики:
- Микродискэктомия: Малоинвазивное удаление грыжевого выпячивания через небольшой разрез с использованием микроскопа.
- Эндоскопическая дискэктомия: Удаление грыжи через прокол с помощью эндоскопической техники.
- Лазерная вапоризация диска: Уменьшение объема грыжи с помощью лазерного излучения.
- Нуклеопластика: Радиочастотная абляция части пульпозного ядра для снижения внутридискового давления.
- Установка динамических межостистых имплантов: Стабилизация позвоночного сегмента без жесткой фиксации.
- Спондилодез: Формирование костного блока между позвонками в случаях выраженной нестабильности.
Преимущества и риски:
Хирургическое лечение позволяет быстро устранить компрессию нервных структур и облегчить симптомы. Однако оно сопряжено с определенными рисками, включая инфекционные осложнения, повреждение нервных корешков, формирование рубцовой ткани и возможность рецидива грыжи.
Послеоперационный период:
После операции пациенту требуется период реабилитации, включающий специальные упражнения, физиотерапию и постепенное возвращение к нормальной активности. Длительность восстановления зависит от типа операции и индивидуальных особенностей организма.
Важно отметить, что решение о хирургическом вмешательстве должно приниматься коллегиально, с учетом мнения нескольких специалистов и после тщательного обследования пациента. В некоторых случаях может быть рекомендовано продолжение консервативной терапии или применение альтернативных методов лечения.
Послеоперационное наблюдение и профилактика рецидивов играют ключевую роль в долгосрочном успехе лечения. Пациентам рекомендуется соблюдать правила эргономики, поддерживать оптимальный вес и регулярно выполнять укрепляющие упражнения для предотвращения повторного формирования грыжи.
Эффективные упражнения для укрепления мышц спины
Укрепление мышечного корсета: ключ к здоровью позвоночника
Регулярные физические упражнения играют ключевую роль в лечении и профилактике межпозвоночных грыж. Правильно подобранный комплекс упражнений помогает укрепить мышцы спины, улучшить кровоснабжение позвоночника и снизить нагрузку на межпозвонковые диски.
Принципы выполнения упражнений:
- Постепенность: Начинайте с легких нагрузок, постепенно увеличивая интенсивность и длительность занятий.
- Регулярность: Занимайтесь ежедневно, даже если всего по 10-15 минут.
- Безболезненность: Упражнения не должны вызывать боль или дискомфорт.
- Индивидуальный подход: Проконсультируйтесь с врачом или физиотерапевтом для составления персонального комплекса.
Эффективные упражнения для укрепления мышц спины:
- Изометрические упражнения:
- Упражнения на растяжку:
- «Кошка-корова«: Чередование прогибов и выгибаний спины на четвереньках.
- «Ребенок»: Растяжка в позе ребенка из йоги.
- Укрепляющие упражнения:
- Упражнения с фитболом:
- Балансирование на мяче сидя.
- Пилатес:
- «Сотня«: Удержание ног и корпуса на весу с движениями рук.
- «Плавание»: Имитация плавательных движений лёжа на животе.
- Йога:
- «Поза собаки мордой вниз«: Укрепляет спину и растягивает задние мышцы ног.
- «Поза кобры«: Мягко укрепляет мышцы спины.
- Упражнения с эспандером:
- Тяга эспандера к груди стоя.
- Разведение рук с эспандером стоя.
- Упражнения в воде:
- Плавание различными стилями.
- Аквааэробика с элементами укрепления спины.
Важные рекомендации:
- Выполняйте упражнения медленно и контролируемо, концентрируясь на правильной технике.
- Дышите равномерно, не задерживая дыхание.
- Чередуйте различные группы упражнений для комплексного воздействия на мышцы.
- Используйте мягкую поверхность (коврик) для выполнения упражнений на полу.
- При появлении боли или дискомфорта немедленно прекратите выполнение упражнения и проконсультируйтесь с врачом.
Регулярные занятия помогут не только укрепить мышцы спины, но и улучшить осанку, повысить гибкость позвоночника и общий тонус организма. Помните, что ключ к успеху – последовательность и терпение. Результаты не заставят себя ждать, если подходить к упражнениям ответственно и систематически.
Правила поддержания правильной осанки
Поддержание правильной осанки играет ключевую роль в профилактике и лечении межпозвоночных грыж. Корректное положение тела снижает нагрузку на позвоночник, улучшает кровообращение и предотвращает развитие дегенеративных изменений в межпозвонковых дисках.
Основные принципы правильной осанки:
- Вертикальное выравнивание: Представьте линию, проходящую через ухо, плечо, тазобедренный сустав и лодыжку.
- Нейтральное положение таза: Избегайте чрезмерного прогиба в пояснице или наклона таза вперед.
- Расправленные плечи: Держите плечи расслабленными, но не позволяйте им сутулиться вперед.
- Подбородок параллельно полу: Не выдвигайте голову вперед и не запрокидывайте ее назад.
- Равномерное распределение веса: Стоя, распределяйте вес равномерно на обе ноги.
Рекомендации для поддержания правильной осанки в различных ситуациях:
За рабочим столом:
- Используйте эргономичный стул с поясничной поддержкой.
- Расположите монитор на уровне глаз, чтобы не наклонять голову.
- Держите локти под прямым углом при работе с клавиатурой.
- Делайте регулярные перерывы для смены положения тела.
При ходьбе:
- Держите голову прямо, взгляд направлен вперед.
- Делайте шаги с пятки на носок, равномерно распределяя вес.
- Слегка напрягайте мышцы живота для поддержки поясницы.
- Свободно размахивайте руками в такт ходьбе.
При подъеме тяжестей:
- Приседайте, сгибая колени, а не наклоняясь корпусом.
- Держите груз близко к телу.
- Избегайте скручивающих движений при подъеме.
- Используйте силу ног, а не спины.
Во время сна:
- Выбирайте матрас средней жесткости, поддерживающий естественные изгибы позвоночника.
- Используйте подушку, обеспечивающую нейтральное положение шеи.
- Спите на боку или на спине, избегая позы «на животе».
При вождении автомобиля:
- Отрегулируйте сиденье так, чтобы спина полностью прилегала к спинке.
- Установите руль на уровне, позволяющем слегка согнуть руки в локтях.
- Используйте поясничный валик для дополнительной поддержки.
Упражнения для улучшения осанки:
- «Стена»: Прижмитесь спиной к стене, касаясь ее затылком, лопатками и ягодицами.
- «Книга на голове»: Ходите с книгой на голове, сохраняя прямое положение тела.
- «Растяжка грудных мышц»: Встаньте в дверном проеме, положив руки на косяки, и слегка наклонитесь вперед.
Важно помнить, что формирование правильной осанки – это процесс, требующий времени и постоянной практики. Регулярно напоминайте себе о необходимости следить за положением тела, особенно в ситуациях, когда вы склонны к неправильным позам. Со временем правильная осанка станет привычкой, способствующей здоровью вашего позвоночника и общему самочувствию.
Рекомендации по питанию и образу жизни
Питание и образ жизни: фундамент здоровья позвоночника
Правильное питание и здоровый образ жизни играют ключевую роль в профилактике и лечении межпозвоночных грыж. Эти факторы влияют на состояние костной и хрящевой ткани, обмен веществ и общее состояние организма.
Рекомендации по питанию:
- Анти воспалительная диета:
- Увеличьте потребление омега-3 жирных кислот (жирная рыба, льняное семя, грецкие орехи).
- Включите в рацион куркуму, имбирь и другие противовоспалительные специи.
- Ограничьте потребление красного мяса и насыщенных жиров.
- Продукты, богатые кальцием и витамином D:
- Молочные продукты низкой жирности.
- Листовая зелень (шпинат, капуста кале).
- Рыбные консервы с костями (сардины, лосось).
- Регулярное пребывание на солнце для синтеза витамина D.
- Источники коллагена и хондроитина:
- Желатин и костные бульоны.
- Рыба и морепродукты.
- Яичные белки.
- Продукты, богатые антиоксидантами:
- Ягоды (черника, клюква, ежевика).
- Цитрусовые фрукты.
- Темно-зеленые овощи.
- Контроль веса:
- Сбалансированное питание с достаточным количеством белка.
- Ограничение простых углеводов и сахара.
- Порционный контроль.
- Гидратация:
- Достаточное потребление чистой воды (2-3 литра в день).
- Травяные чаи без кофеина.
Рекомендации по образу жизни:
- Физическая активность:
- Регулярные аэробные упражнения низкой интенсивности (плавание, ходьба).
- Упражнения на укрепление мышечного корсета.
- Занятия йогой или пилатесом под руководством опытного инструктора.
- Управление стрессом:
- Практика медитации или осознанности.
- Дыхательные упражнения.
- Регулярный полноценный сон (7-9 часов).
- Эргономика рабочего места:
- Использование эргономичной мебели.
- Частая смена положения тела.
- Короткие перерывы для разминки каждый час.
- Отказ от вредных привычек:
- Прекращение курения.
- Ограничение употребления алкоголя.
- Правильный подъем тяжестей:
- Использование техники подъема с прямой спиной.
- Избегание резких движений и чрезмерных нагрузок.
- Поддержание здорового веса:
- Сочетание диеты и физической активности.
- Консультация с диетологом при необходимости.
- Регулярные медицинские осмотры:
- Ежегодные проверки состояния позвоночника.
- Своевременное обращение к специалисту при появлении болей.
- Правильный выбор обуви:
- Использование удобной обуви с хорошей амортизацией.
- Избегание высоких каблуков на постоянной основе.
Внедрение этих рекомендаций в повседневную жизнь поможет не только снизить риск развития межпозвоночных грыж, но и улучшить общее состояние здоровья. Помните, что последовательность и терпение – ключ к успеху в формировании здоровых привычек.
Методы снятия боли в домашних условиях
Домашняя аптечка против боли: эффективные методы самопомощи
Боль, вызванная межпозвоночной грыжей, может значительно снижать качество жизни. Хотя лечение должно проводиться под наблюдением врача, существуют методы, позволяющие облегчить симптомы в домашних условиях.
Безопасные способы уменьшения боли:
- Криотерапия:
- Прикладывайте холодный компресс на 15-20 минут каждые 2-3 часа в первые 48-72 часа после обострения.
- Используйте специальные гелевые пакеты или обернутый в ткань лед.
- Не применяйте холод непосредственно на кожу во избежание обморожения.
- Тепловые процедуры:
- После острой фазы используйте тепло для расслабления мышц.
- Примите теплую ванну с добавлением эпсомской соли.
- Воспользуйтесь электрической грелкой или термофором, но не засыпайте с ними.
- Растяжка и мягкие упражнения:
- Выполняйте легкие упражнения на растяжку под руководством физиотерапевта.
- Практикуйте йогу для начинающих, адаптированную для проблем со спиной.
- Избегайте резких движений и чрезмерного напряжения.
- Массаж:
- Освойте технику самомассажа для снятия напряжения в мышцах спины.
- Используйте массажные валики или теннисные мячи для точечного воздействия.
- Попросите близких помочь с легким массажем, но избегайте области непосредственно над грыжей.
- Акупрессура:
- Изучите расположение точек, связанных с облегчением боли в спине.
- Применяйте мягкое давление на эти точки в течение 30-60 секунд.
- Ароматерапия:
- Используйте эфирные масла с противовоспалительным эффектом (лаванда, эвкалипт).
- Добавляйте их в ванну или массажное масло (предварительно разбавив).
- Правильное позиционирование:
- Найдите комфортное положение, используя подушки для поддержки.
- Попробуйте позу эмбриона, лежа на боку с согнутыми коленями.
- Дыхательные техники:
- Практикуйте глубокое диафрагмальное дыхание для расслабления мышц.
- Освойте технику «4-7-8» для снижения общего напряжения.
- Травяные чаи:
- Попробуйте чай из корня валерианы для расслабления.
- Имбирный чай может помочь уменьшить воспаление.
- Магнитотерапия:
- Используйте магнитные пояса или накладки, следуя инструкциям.
- Помните, что эффективность этого метода научно не доказана для всех случаев.
- Контрастный душ:
- Чередуйте теплую и прохладную воду для улучшения кровообращения.
- Заканчивайте процедуру теплой водой для расслабления мышц.
- Правильная обувь:
- Носите удобную обувь с хорошей амортизацией.
- Используйте ортопедические стельки при необходимости.
Важно помнить, что эти методы не заменяют медицинского лечения. Они могут быть эффективны для временного облегчения симптомов, но не устраняют причину заболевания. При сильной или длительной боли, а также при появлении новых симптомов обязательно обратитесь к врачу.
Профилактику рецидивов
Предотвращение повторных эпизодов: стратегия долгосрочного здоровья позвоночника
Профилактика рецидивов межпозвоночной грыжи – ключевой аспект управления этим заболеванием. Комплексный подход к предотвращению повторных эпизодов не только улучшает качество жизни, но и снижает риск хирургического вмешательства в будущем.
Ключевые стратегии профилактики рецидивов:
- Поддержание оптимального веса:
- Следуйте сбалансированной диете, богатой противовоспалительными продуктами.
- Регулярно консультируйтесь с диетологом для корректировки рациона.
- Используйте методы контроля порций для предотвращения переедания.
- Регулярная физическая активность:
- Разработайте индивидуальную программу упражнений с физиотерапевтом.
- Отдавайте предпочтение низко ударным видам спорта (плавание, пилатес, йога).
- Постепенно увеличивайте интенсивность тренировок, избегая резких скачков нагрузки.
- Эргономика рабочего места и быта:
- Инвестируйте в эргономичную мебель для дома и офиса.
- Регулярно меняйте положение тела во время длительной работы за столом.
- Организуйте спальное место с учетом поддержки правильного положения позвоночника.
- Техника безопасности при физических нагрузках:
- Освойте правильную технику подъема тяжестей.
- Используйте вспомогательные средства (тележки, подъемники) при работе с грузами.
- Избегайте резких движений и чрезмерных нагрузок на позвоночник.
- Регулярный мониторинг состояния здоровья:
- Проходите ежегодные осмотры у невролога или ортопеда.
- Выполняйте рекомендованные диагностические процедуры (МРТ, рентген) по графику.
- Ведите дневник симптомов для отслеживания динамики состояния.
- Управление стрессом:
- Практикуйте техники релаксации (медитация, прогрессивная мышечная релаксация).
- Обеспечьте достаточное время для сна и отдыха.
- Рассмотрите возможность психологической поддержки при хроническом стрессе.
- Поддержание правильной осанки:
- Регулярно выполняйте упражнения для укрепления мышц-стабилизаторов позвоночника.
- Используйте напоминания (приложения, стикеры) для контроля осанки в течение дня.
- Носите удобную обувь с хорошей поддержкой стопы.
- Адаптация образа жизни:
- Модифицируйте виды деятельности, провоцирующие обострения.
- Планируйте регулярные перерывы для разминки и растяжки.
- Избегайте длительных статических нагрузок на позвоночник.
- Контроль воспаления:
- Следуйте противовоспалительной диете, богатой омега-3 жирными кислотами.
- Рассмотрите возможность приема натуральных противовоспалительных добавок после консультации с врачом.
- Избегайте курения и чрезмерного употребления алкоголя.
- Поддержание гидратации:
- Обеспечьте достаточное потребление воды для поддержания здоровья межпозвонковых дисков.
- Ограничьте потребление кофеина и алкоголя, которые могут способствовать дегидратации.
- Регулярная практика специальных упражнений:
- Выполняйте комплекс упражнений для декомпрессии позвоночника.
- Практикуйте техники самомобилизации под руководством специалиста.
Помните, что профилактика рецидивов – это непрерывный процесс, требующий постоянного внимания и ответственного подхода. Интеграция этих стратегий в повседневную жизнь поможет минимизировать риск повторных эпизодов и поддерживать здоровье позвоночника в долгосрочной перспективе. Также не забывайте о том, что нельзя допускать резкой боли при выполнении упражнения. Если боль присутствует, значит амплитуда движения должна стать меньшей. Перед выполнением того или иного упражнения, проконсультируйтесь с своим лечащим врачом.